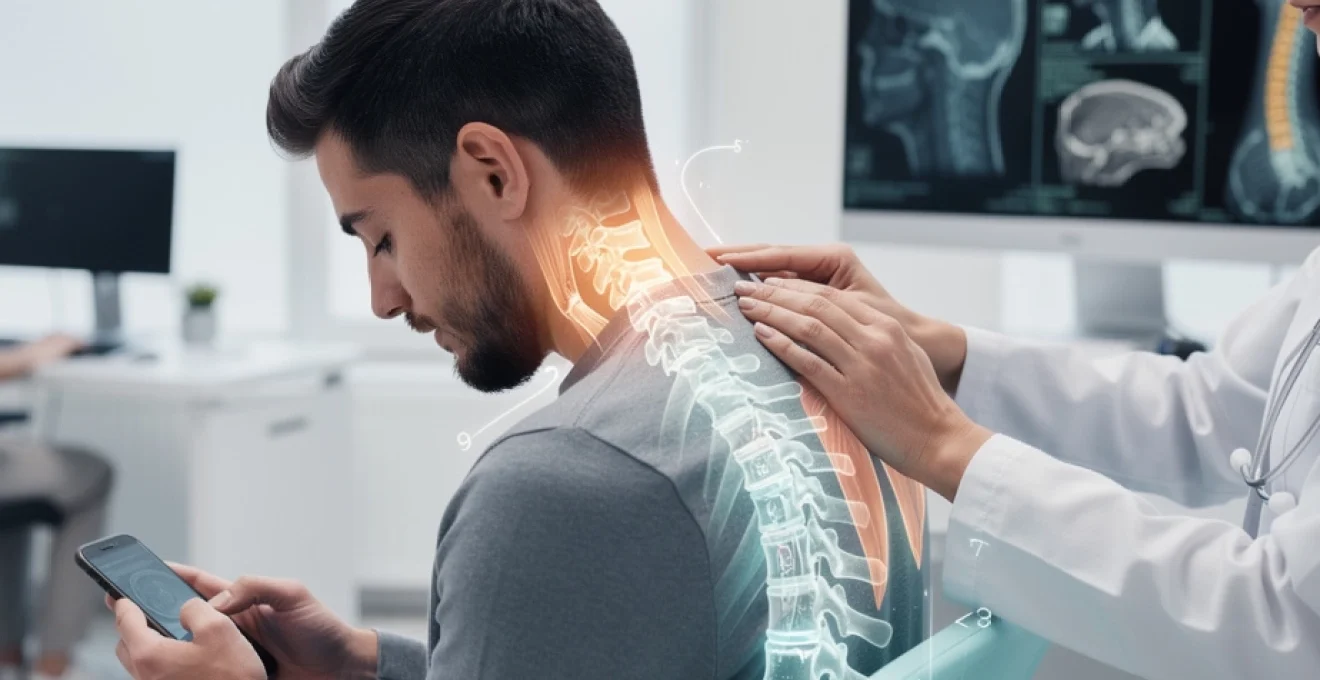
La rectitude du rachis cervical représente une condition pathologique de plus en plus fréquente dans notre société moderne, caractérisée par la perte de la courbure physiologique naturelle du cou. Cette altération biomécanique, souvent sous-estimée, peut avoir des répercussions considérables sur l’équilibre postural global et la qualité de vie des patients. L’augmentation significative des troubles cervicaux liés aux mauvaises habitudes posturales, notamment l’usage intensif des écrans, soulève des questions importantes sur les stratégies préventives et thérapeutiques à adopter. Comprendre les mécanismes complexes de cette pathologie permet d’orienter efficacement les interventions thérapeutiques et d’optimiser les résultats cliniques pour les patients affectés.
Anatomie et physiologie de la courbure cervicale lordotique normale
Le rachis cervical se compose de sept vertèbres distinctes, formant naturellement une courbure lordotique qui s’étend de l’occiput jusqu’à la première vertèbre thoracique. Cette architecture particulière répond à des exigences biomécaniques précises, permettant de supporter le poids de la tête tout en maintenant une mobilité optimale. La lordose cervicale physiologique présente un angle moyen de 20 à 40 degrés, mesurable sur les radiographies de profil selon différentes méthodes d’évaluation reconnues.
Structure vertébrale C1-C7 et alignement biomécanique optimal
L’atlas et l’axis occupent une position stratégique dans l’architecture cervicale, assurant la transition entre le crâne et la colonne vertébrale mobile. Ces deux premières vertèbres cervicales présentent des caractéristiques anatomiques uniques, dépourvues de corps vertébral pour l’atlas et dotées de l’apophyse odontoïde pour l’axis. Les vertèbres C3 à C7 suivent un schéma plus conventionnel, avec des corps vertébraux de dimensions croissantes et des processus unciformes caractéristiques.
Angle de cobb cervical et mesures radiographiques de référence
L’évaluation quantitative de la lordose cervicale s’appuie sur plusieurs méthodes de mesure radiographique, dont l’angle de Cobb cervical reste la référence. Cette mesure s’effectue entre les plateaux vertébraux de C2 et C7, avec des valeurs normales comprises entre 20 et 40 degrés. D’autres paramètres comme l’angle cervical postérieur ou la distance C2-C7 complètent cette évaluation morphométrique. La variabilité interindividuelle reste importante, nécessitant une interprétation personnalisée des résultats.
Mécanismes de compensation musculo-ligamentaires du rachis cervical
Les structures de soutien du rachis cervical orchestrent un équilibre délicat entre stabilité et mobilité. Les muscles profonds, notamment les muscles sous-occipitaux et les fléchisseurs profonds cervicaux, maintiennent l’alignement segmentaire optimal. Les ligaments longitudinaux antérieur et postérieur, ainsi que le ligament nucal, participent à cette stabilisation passive. Les dysfonctions de ces systèmes compensatoires peuvent précipiter l’apparition d’une rectitude pathologique.
Relation entre lordose cervicale et proprioception céphalique
La courbure cervicale influence directement les afférences proprioceptives cervicales supérieures, essentielles à l’équilibre et à l’orientation spatiale. Les mécanorécepteurs articulaires des segments C0-C1 et C1
-C2 jouent un rôle central dans la régulation du tonus postural et des mouvements oculaires réflexes. Lorsque la lordose cervicale est harmonieuse, la tête est positionnée dans l’axe du tronc, ce qui optimise les informations transmises aux centres vestibulaires et cérébelleux. À l’inverse, une rectitude rachidienne cervicale perturbe ces signaux, favorisant déséquilibres, sensations de tête lourde et troubles de la coordination. C’est l’une des raisons pour lesquelles certains patients décrivent des vertiges ou une impression d’instabilité sans cause ORL évidente.
Étiologies de la perte de lordose cervicale et rectitude pathologique
La rectitude rachidienne cervicale résulte rarement d’un seul facteur isolé. Elle apparaît le plus souvent à la faveur d’un ensemble de contraintes mécaniques répétées, de traumatismes anciens et de processus dégénératifs progressifs. Comprendre ces différentes étiologies permet non seulement de mieux cibler la prise en charge, mais aussi d’identifier des leviers de prévention concrets au quotidien. Vous allez le voir, nos habitudes numériques modernes occupent une place centrale dans cette problématique.
Syndrome du cou texto et dystonie cervicale posturale
Le fameux « syndrome du cou texto » illustre parfaitement l’impact des écrans sur la lordose cervicale. Lorsque la tête est penchée vers l’avant de 30 à 60 degrés pour regarder un smartphone, la charge exercée sur les vertèbres cervicales peut être multipliée par 3 à 5, passant d’environ 4–5 kg en position neutre à plus de 20 kg. Répétée plusieurs heures par jour, cette contrainte entraîne une fatigue chronique des muscles extenseurs et un raccourcissement adaptatif des chaînes musculaires antérieures, favorisant la rectitude cervicale.
On parle alors de dystonie cervicale posturale lorsque certains muscles se contractent de façon anormale et persistante pour maintenir la tête dans une position inadaptée. Cette hyperactivité réflexe perturbe la biomécanique des segments C3–C7 et provoque des contractures douloureuses des trapèzes, des scalènes et des muscles sous-occipitaux. À moyen terme, cette distorsion posturale peut s’inscrire dans la durée, même en dehors de l’usage des écrans, avec un cou qui reste trop droit, voire projeté en avant.
Traumatismes en hyperflexion et lésions ligamentaires C2-C3
Les traumatismes en hyperflexion, comme le coup du lapin lors d’un accident de voiture, constituent une autre cause majeure de rectitude rachidienne cervicale. Lors de ces chocs, les ligaments cervicaux, en particulier au niveau des segments C2–C3, peuvent être étirés au-delà de leur capacité élastique. Il en résulte des microlésions ligamentaires et une instabilité segmentaire discrète, parfois passée inaperçue sur le moment.
À distance du traumatisme, le corps cherche à protéger la région fragilisée en augmentant le tonus musculaire para-vertébral et en réduisant la mobilité globale du cou. Cette stratégie de « mise sous attelle musculaire » s’accompagne souvent d’une disparition progressive de la lordose physiologique sur les radiographies. Le rachis cervical se rectifie pour limiter les mouvements d’extension et de rotation, au prix d’une gêne fonctionnelle et de douleurs chroniques, parfois associées à des céphalées de tension et à des irradiations cervico-brachiales.
Spondylose cervicale dégénérative et ostéophytose antérieure
Avec l’âge, la spondylose cervicale dégénérative devient un facteur central de perte de lordose. Le vieillissement des disques intervertébraux (déshydratation, fissures annulaire) entraîne une diminution de leur hauteur, modifiant la répartition des charges sur les corps vertébraux et les facettes articulaires postérieures. En réponse, l’os développe des ostéophytes, notamment sur le versant antérieur, qui rigidifient progressivement la colonne cervicale.
Cette rigidification s’accompagne fréquemment d’une inversion de courbure ou d’une rectitude rachidienne cervicale visible sur les clichés de profil. Plus la spondylose est étendue, plus la capacité d’amortissement de la colonne diminue, ce qui renforce encore les contraintes sur les étages restants. Ce cercle vicieux peut mener à des tableaux de cervicalgies chroniques, de névralgies cervico-brachiales par conflit disco-ostéophytique, voire de myélopathie cervicarthrosique en cas de sténose canalaire sévère.
Pathologies inflammatoires systémiques et raideur segmentaire
Certaines pathologies inflammatoires systémiques, comme la polyarthrite rhumatoïde ou la spondylarthrite ankylosante, peuvent également contribuer à la rectitude rachidienne cervicale. L’inflammation chronique des articulations interapophysaires et des ligaments interépineux induit une raideur segmentaire, parfois associée à des synovites et à des érosions osseuses. Pour soulager la douleur, le patient limite spontanément ses mouvements, ce qui accentue la perte de mobilité.
À plus long terme, la fusion de certains segments (ankylose) entraîne une modification durable de la courbure cervicale. Le cou devient rigide, moins capable de compenser les microtraumatismes du quotidien, et la lordose physiologique peut disparaître partiellement ou totalement. Dans ces situations, la rectitude cervicale n’est pas seulement un problème mécanique local : elle reflète une maladie systémique, nécessitant une coordination étroite entre rhumatologue, kinésithérapeute et, dans certains cas, chirurgien du rachis.
Manifestations cliniques et sémiologie de la rectitude cervicale
La rectitude rachidienne cervicale se manifeste par un spectre de symptômes très variable d’un patient à l’autre. Certains ne présentent qu’une gêne modérée, quand d’autres décrivent un véritable handicap fonctionnel au quotidien. Cliniquement, la plainte principale reste la cervicalgie, souvent décrite comme une douleur profonde, diffuse, augmentée en fin de journée ou après une station assise prolongée devant un écran. La palpation retrouve fréquemment des points trigger douloureux au niveau des trapèzes supérieurs et des muscles sous-occipitaux.
Les maux de tête d’origine cervicale sont fréquents, en particulier sous forme de céphalées de tension partant de la nuque pour irradier vers l’occiput, les tempes ou la région rétro-orbitaire. Le patient peut également rapporter une impression de tête lourde, de vertiges non systématisés, voire de troubles de la concentration, conséquence probable de la perturbation des afférences proprioceptives et du tonus musculaire crânio-cervical. Dans certains cas, des paresthésies des membres supérieurs, une sensation de fourmillements ou d’engourdissements traduisent une souffrance radiculaire associée à une discopathie cervicale.
À l’examen, on observe fréquemment une posture avec tête projetée vers l’avant, épaules enroulées et augmentation de la cyphose dorsale haute. La mobilité cervicale est limitée, en particulier en extension et en rotation, avec parfois des craquements ou un « sable articulaire » lors des mouvements. Les tests neurologiques (force, sensibilité, réflexes) sont généralement normaux dans les formes simples, mais doivent être systématiquement réalisés pour dépister précocement une névralgie cervico-brachiale ou une myélopathie débutante, qui imposent une prise en charge spécialisée plus rapide.
Protocoles d’imagerie médicale et critères diagnostiques radiologiques
Le diagnostic de rectitude rachidienne cervicale repose sur un faisceau d’arguments cliniques et radiologiques. L’examen clinique oriente, mais c’est l’imagerie qui permet de quantifier la perte de lordose, d’identifier une éventuelle instabilité segmentaire et de rechercher des lésions dégénératives ou compressives associées. Selon le contexte, le médecin pourra prescrire des radiographies standards, une IRM ou un scanner cervical, chaque modalité apportant des informations complémentaires.
Les clichés de profil en charge restent l’examen de base pour évaluer la courbure globale et mesurer l’angle de Cobb cervical. L’IRM est privilégiée en cas de douleurs persistantes, de signes neurologiques ou de suspicion de conflit disco-radiculaire, car elle visualise finement les disques, la moelle épinière et les racines nerveuses. Le scanner, quant à lui, apporte des détails précieux sur l’architecture osseuse, les ostéophytes et les rétrécissements foraminal ou canalaire, notamment dans les formes dégénératives avancées.
IRM pondérée T2 et analyse des disques intervertébraux cervicaux
L’IRM pondérée T2 est la séquence de référence pour l’étude des disques intervertébraux cervicaux et des structures neurales. Les disques sains apparaissent hyperintenses, traduisant une bonne hydratation du noyau pulpeux. En cas de discopathie, on observe une diminution de ce signal, voire des fissurations annulaire et des protrusions ou hernies discales faisant saillie vers le canal rachidien ou les foramens de conjugaison. Ces anomalies sont fréquemment associées à la rectitude rachidienne cervicale, conséquence d’une répartition inégale des charges sur les étages intervertébraux.
Les séquences sagittales et axiales T2 permettent également de dépister un hypersignal intramédullaire, signe de myélomalacie en cas de compression chronique de la moelle, notamment dans les canaux cervicaux étroits constitutionnels ou dégénératifs. L’identification de ces signes de souffrance médullaire oriente vers une prise en charge neurochirurgicale plus rapide. L’IRM a ainsi un double rôle : confirmer la rectitude cervicale en visualisant le profil rachidien, et évaluer ses conséquences sur les structures nerveuses profondes.
Radiographies en flexion-extension et instabilité segmentaire
Les radiographies dynamiques en flexion et en extension constituent un outil précieux pour analyser la stabilité du rachis cervical. Réalisées en position debout, elles consistent à prendre des clichés de profil lorsque le patient fléchit puis étend au maximum le cou, dans les limites de la douleur. On recherche alors des déplacements anormaux entre deux vertèbres adjacentes (listhésis), des variations excessives d’angle intervertébral ou une bascule segmentaire anormale, signes d’une instabilité ligamentaire ou capsulaire.
Dans le contexte d’un antécédent de coup du lapin ou de douleurs mécaniques majorées aux changements de position, ces examens dynamiques peuvent révéler une hypermobilité focale, en particulier aux étages C2–C3 et C3–C4. Cette instabilité incite à renforcer les mesures de renforcement musculaire profond et de protection posturale, voire à limiter certaines manipulations cervicales de haute vélocité. Elle peut également expliquer la persistance de symptômes malgré un traitement standard, en orientant vers des prises en charge plus spécialisées.
Scanner cervical avec reconstructions sagittales multiplanaires
Le scanner cervical est particulièrement utile pour analyser en détail les structures osseuses lorsque l’on suspecte une spondylose avancée, des ostéophytes compressifs ou une sténose foraminale. Les reconstructions sagittales multiplanaires offrent une vision précise de la courbure globale, de la hauteur discale, des barres disco-ostéophytiques et des remaniements arthrosiques des articulations interapophysaires. On peut ainsi objectiver une perte de lordose, une inversion de courbure ou un alignement en « marche d’escalier » témoignant d’une dégénérescence plurisegmentaire.
Dans certains cas, le scanner met en évidence des anomalies constitutionnelles (canal cervical étroit, ponts osseux, malformations) qui potentialisent les effets d’une rectitude rachidienne cervicale acquise. Ces informations orientent la stratégie thérapeutique, notamment lorsqu’une décompression chirurgicale est envisagée. En pratique, l’association radiographies + IRM suffit souvent ; le scanner est réservé aux situations complexes ou préopératoires, où chaque millimètre d’os compte dans la décision.
Approches thérapeutiques conservatrices et rééducation posturale
Face à une rectitude rachidienne cervicale, la première ligne de traitement repose généralement sur des approches conservatrices. L’objectif n’est pas uniquement de calmer la douleur, mais de restaurer autant que possible une biomécanique harmonieuse et une lordose cervicale fonctionnelle. Cela implique un travail combiné sur les muscles, les articulations, les habitudes posturales et l’environnement de travail. Vous vous demandez peut-être par où commencer ? La réponse se trouve dans une prise en charge pluridisciplinaire, coordonnée entre médecin, kinésithérapeute, ostéopathe et, le cas échéant, ergothérapeute.
Les traitements médicamenteux (antalgiques, anti-inflammatoires, myorelaxants) ont leur place pour franchir un cap douloureux ou permettre d’engager plus confortablement la rééducation. Cependant, ils ne corrigent pas à eux seuls la rectitude cervicale. C’est pourquoi les techniques de thérapie manuelle, les exercices de renforcement des fléchisseurs profonds, l’ergonomie du poste de travail et les ajustements ostéopathiques occupent une place centrale dans la stratégie thérapeutique globale.
Techniques de mobilisation manuelle selon maitland et kaltenborn
Les méthodes de mobilisation manuelle de type Maitland et Kaltenborn sont largement utilisées par les kinésithérapeutes pour restaurer la mobilité segmentaire du rachis cervical. Elles reposent sur des mobilisations passives, de faible amplitude et de vitesse contrôlée, appliquées sur les articulations interapophysaires et les segments intervertébraux. L’idée n’est pas de « forcer » le cou, mais de guider progressivement les structures vers une mobilité plus physiologique, en respectant la douleur du patient.
Les mobilisations de grade I à IV (Maitland) ou les tractions et glissements spécifiques (Kaltenborn) permettent de diminuer les contractures, de décomprimer les facettes articulaires et de redonner de la souplesse au segment cervical. Sur le long terme, ces techniques contribuent à restaurer une certaine courbure lordotique, en particulier lorsqu’elles sont associées à un travail actif musculaire. Comme pour un roulement grippé que l’on lubrifie et remet progressivement en mouvement, le rachis cervical bénéficie de ces mobilisations douces et répétées, à condition d’être pratiquées par un professionnel formé et d’éviter les manœuvres brusques en présence d’instabilité ou de myélopathie.
Exercices de renforcement des muscles fléchisseurs profonds cervicaux
Les fléchisseurs profonds du cou (long du cou, long de la tête) jouent un rôle clé dans le maintien de la lordose cervicale et de la stabilité segmentaire. Or, dans la rectitude rachidienne cervicale, ces muscles sont souvent hypoactifs, tandis que les muscles superficiels (sternocléidomastoïdiens, scalènes) sont sursollicités. La rééducation vise donc à réactiver et renforcer ces « stabilisateurs profonds » grâce à des exercices ciblés, parfois supervisés par biofeedback (capteurs de pression ou dispositifs électromyographiques).
Un exercice de base consiste, en décubitus dorsal, à effectuer une légère rétropulsion du menton (comme pour faire un « double menton ») sans décoller la tête du plan, en maintenant la contraction quelques secondes avant de relâcher. Répété régulièrement, ce geste simple améliore le contrôle neuromusculaire et contribue à restaurer une position plus neutre de la tête sur le tronc. Combiné à des étirements des muscles pectoraux, des trapèzes supérieurs et des sous-occipitaux, ce renforcement favorise une meilleure répartition des tensions et participe à la réapparition progressive d’une courbure cervicale plus harmonieuse.
Ergothérapie et optimisation du poste de travail numérique
Il serait illusoire de corriger une rectitude rachidienne cervicale sans s’attaquer aux facteurs posturaux qui l’ont souvent déclenchée, en particulier au poste de travail numérique. L’ergothérapie intervient précisément sur cet aspect en analysant l’environnement professionnel et domestique du patient. L’objectif est de réduire les contraintes sur le cou : écran placé à hauteur des yeux, chaise réglée pour maintenir les pieds à plat et les genoux à 90°, clavier proche pour éviter de projeter la tête vers l’avant, et pauses actives régulières toutes les 45–60 minutes.
Une analogie simple permet de comprendre cet enjeu : même la meilleure des rééducations ressemble à remplir un seau percé si l’on ne colmate pas la fuite, c’est-à-dire les mauvaises postures répétées. En adaptant votre poste de travail et en limitant l’usage prolongé du smartphone tête penchée, vous réduisez considérablement la charge mécanique sur le rachis cervical. Ces ajustements ergonomiques, couplés à des micro-exercices de mobilité et d’étirements au bureau, contribuent à stabiliser les gains obtenus en séance de kinésithérapie et à prévenir les récidives.
Thérapie manuelle ostéopathique et ajustements vertébraux
L’ostéopathie cervicale propose une approche complémentaire, centrée sur la restauration de la mobilité globale du complexe crânio-cervical et sur l’équilibre des chaînes myofasciales. Les techniques peuvent être structurelles (manipulations articulaires de faible amplitude et haute vélocité, lorsqu’elles sont indiquées), fonctionnelles (mise en tension douce et ajustement progressif) ou viscérales et crâniennes, selon la formation de l’ostéopathe. L’objectif reste d’améliorer la dynamique des segments C0–C1–C2, souvent clés dans la rectitude rachidienne cervicale.
Ces ajustements visent à lever les restrictions de mobilité qui entretiennent la compensation musculaire et la rectitude. Cependant, ils doivent être intégrés dans une démarche globale, incluant renforcement actif et correction posturale, pour produire des effets durables. En présence de signes neurologiques, de myélopathie suspectée ou d’ostéoporose sévère, les techniques de haute vélocité sont généralement évitées au profit de mobilisations douces. Un dialogue étroit entre médecin, ostéopathe et kinésithérapeute permet alors de sécuriser le parcours de soins.
Interventions chirurgicales et prises en charge spécialisées
La chirurgie n’occupe qu’une place marginale dans le traitement de la rectitude rachidienne cervicale isolée. Elle devient en revanche un enjeu majeur lorsqu’une pathologie compressive associée est identifiée : hernie discale responsable de névralgie cervico-brachiale déficitaire, myélopathie cervicarthrosique liée à une sténose canalaire, ou instabilité segmentaire sévère menaçant la moelle épinière. Dans ces contextes, l’objectif de l’intervention est avant tout de décomprimer les structures nerveuses et de stabiliser le rachis, plutôt que de restaurer directement la lordose.
Les techniques les plus courantes incluent la discectomie cervicale antérieure avec arthrodèse par cage intersomatique (ACIF) ou mise en place de prothèse discale, ainsi que les décompressions postérieures type laminectomie ou laminoplastie en cas d’atteinte plurisegmentaire. Le choix de la voie d’abord (antérieure, postérieure ou combinée) dépend de la localisation des lésions, du nombre d’étages concernés et de la courbure cervicale préopératoire. Une inversion marquée de courbure ou une rectitude rigide peuvent orienter vers des gestes reconstructifs plus étendus pour restaurer une cyphose ou une lordose acceptable.
En amont de toute indication chirurgicale, une évaluation multidisciplinaire en consultation de pathologie rachidienne est recommandée. On y confronte les données cliniques, radiologiques (IRM, scanner, clichés dynamiques) et les résultats des traitements conservateurs déjà entrepris. Dans de nombreux cas, une prise en charge non invasive bien conduite suffit à stabiliser la situation et à éviter l’opération. Lorsque la chirurgie s’impose, elle s’inscrit dans un continuum de soins où la rééducation post-opératoire, la correction posturale et l’adaptation de l’hygiène de vie restent indispensables pour limiter la progression des lésions adjacentes et préserver, autant que possible, l’équilibre du rachis cervical sur le long terme.