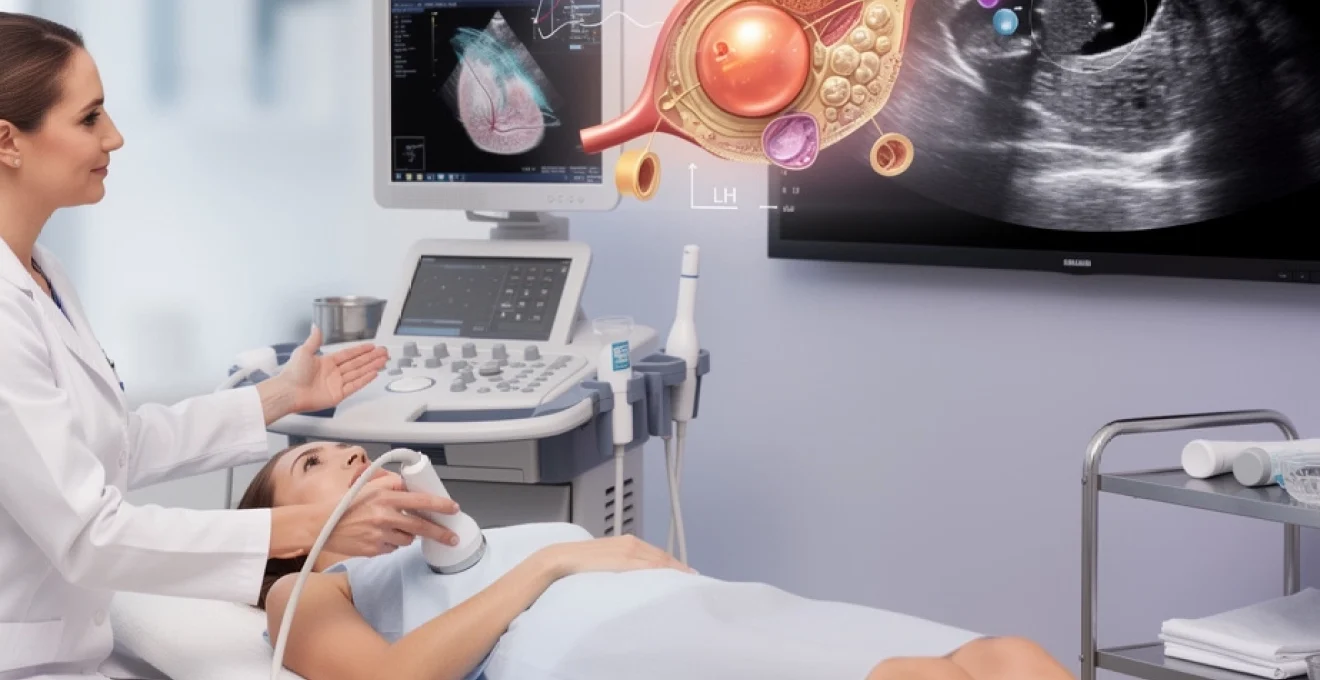
La maturation folliculaire représente l’un des processus les plus complexes et fascinants de la physiologie reproductrice féminine. Chaque mois, plusieurs milliers de follicules entament leur développement dans les ovaires, mais seuls quelques-uns atteindront la maturité nécessaire à l’ovulation. La taille du follicule dominant constitue un indicateur crucial de sa capacité à libérer un ovocyte mature et viable pour la fécondation. Cette mesure échographique précise guide les professionnels de santé dans l’évaluation de la fertilité naturelle et oriente les décisions thérapeutiques en procréation médicalement assistée. Comprendre les mécanismes qui régissent la croissance folliculaire et identifier les paramètres optimaux de maturation s’avère essentiel pour maximiser les chances de conception, qu’elle soit spontanée ou assistée.
Physiologie folliculaire et mécanismes de maturation ovarienne
Le développement folliculaire s’étend sur plusieurs mois et traverse différentes phases de maturation. Ce processus complexe débute bien avant l’ovulation et implique des transformations morphologiques et fonctionnelles remarquables. La compréhension de ces mécanismes permet d’appréhender pourquoi certains follicules atteignent la maturité optimale tandis que d’autres subissent l’atrésie.
Développement folliculaire depuis le stade primordial jusqu’au stade de graaf
Les follicules primordiaux, présents dès la naissance, mesurent approximativement 25 micromètres de diamètre. Ces structures microscopiques contiennent un ovocyte immature entouré d’une couche de cellules folliculaires aplaties. Le processus d’activation folliculaire reste largement indépendant des hormones gonadotropes et s’effectue de manière continue tout au long de la vie reproductive.
La transition vers le stade primaire s’accompagne d’une augmentation du volume ovocytaire et d’une transformation des cellules folliculaires en cellules de la granulosa cubiques. Cette étape marque le début de la sensibilité aux signaux hormonaux et l’acquisition progressive des récepteurs aux gonadotrophines. Le follicule secondaire développe ensuite plusieurs couches de cellules de la granulosa et une thèque externe vascularisée.
Le follicule tertiaire se caractérise par l’apparition de cavités remplies de liquide folliculaire qui fusionnent progressivement pour former l’antrum. Cette phase critique détermine la capacité du follicule à poursuivre sa croissance ou à subir l’atrésie. Seuls les follicules les mieux vascularisés et les plus sensibles aux hormones survivent à cette sélection naturelle.
Hormones FSH et LH dans la croissance folliculaire cyclique
L’hormone folliculo-stimulante (FSH) joue un rôle déterminant dans le recrutement folliculaire en début de cycle menstruel. Cette glycoprotéine hypophysaire stimule la prolifération des cellules de la granulosa et induit l’expression de l’aromatase, enzyme clé de la biosynthèse des œstrogènes. Les follicules exprimant le plus de récepteurs à la FSH acquièrent un avantage compétitif décisif.
L’hormone lutéinisante (LH) intervient principalement en phase pré-ovulatoire pour déclencher la maturation finale de l’ovocyte et la rupture folliculaire. Son pic plasmatique, survenant environ 36 heures avant l’ovulation, active la cascade enzymatique responsable de la reprise de la méiose ovocytaire. Cette synchronisation hormonale précise garant
active la cascade enzymatique responsable de la reprise de la méiose ovocytaire. Cette synchronisation hormonale précise garantit que le follicule parvient à une taille optimale au moment du pic de LH, condition indispensable pour une ovulation efficace et la libération d’un ovocyte mature.
La diminution progressive de la FSH en milieu de phase folliculaire, sous l’effet du rétrocontrôle négatif des œstrogènes, permet la sélection d’un follicule dominant. Ce dernier, devenu partiellement autonome à la FSH grâce à une densité accrue de récepteurs, poursuit sa croissance malgré la baisse des gonadotrophines circulantes. Les follicules moins sensibles entrent en atrésie. Ce mécanisme de sélection fine explique pourquoi, dans un cycle naturel, un seul follicule atteint généralement le stade pré-ovulatoire.
Transformations morphologiques de l’ovocyte et des cellules de la granulosa
Parallèlement à l’augmentation de la taille folliculaire, l’ovocyte subit des modifications structurales majeures. Initialement bloqué en prophase de première division méiotique, il augmente de volume, accumule des réserves cytoplasmiques (ARN messagers, protéines, mitochondries) et développe une enveloppe glycoprotéique spécifique, la zone pellucide. Cette zone jouera un rôle clé lors de la fécondation en assurant la reconnaissance et la pénétration du spermatozoïde.
Les cellules de la granulosa, qui tapissent la paroi interne du follicule, prolifèrent activement sous l’influence de la FSH. Elles se différencient en plusieurs sous-populations, dont la granulosa murale et le cumulus oophorus, qui entoure intimement l’ovocyte. Ces cellules assurent des échanges métaboliques constants avec l’ovocyte via des jonctions communicantes, un peu comme un réseau de câbles permettant de transmettre nutriments, facteurs de croissance et signaux hormonaux.
Au fur et à mesure de la maturation, le profil de sécrétion des cellules de la granulosa se modifie. Elles augmentent la production d’œstradiol et d’inhibine B, participant au rétrocontrôle sur l’axe hypothalamo-hypophysaire. Juste après le pic de LH, une partie de la granulosa commence sa transformation en cellules lutéales, qui sécrèteront ensuite de la progestérone au sein du corps jaune. Ces changements morphologiques et fonctionnels sont intimement liés à la qualité ovocytaire et à la capacité ultérieure d’implantation de l’embryon.
Formation de l’antrum folliculaire et accumulation du liquide folliculaire
La formation de l’antrum représente une étape charnière de la folliculogénèse. De petites cavités remplies de liquide apparaissent entre les cellules de la granulosa, puis fusionnent progressivement pour constituer une grande cavité centrale : l’atrium folliculaire. Cette transformation marque le passage au follicule antral, visible à l’échographie lorsqu’il atteint 2 à 10 mm de diamètre. À ce stade, le follicule devient particulièrement dépendant de la FSH pour poursuivre sa croissance.
Le liquide folliculaire n’est pas un simple « bain » aqueux autour de l’ovocyte. Il contient des hormones (œstrogènes, androgènes, progestatifs), des protéines, des cytokines, des facteurs de croissance et des métabolites qui créent un microenvironnement très spécifique. On peut le comparer à une « solution de culture » naturelle, finement ajustée pour soutenir la maturation nucléaire et cytoplasmique de l’ovocyte jusqu’à l’ovulation. La qualité de ce milieu influencera directement le potentiel de fécondation et de développement embryonnaire.
Au fur et à mesure que l’antrum se remplit, la pression intrafolliculaire augmente et le follicule gonfle, atteignant progressivement 16, 18 puis plus de 20 mm de diamètre. L’ovocyte, porté par le cumulus, se retrouve décentré et accolé à la paroi interne. Lors du pic de LH, des enzymes protéolytiques et des prostaglandines sont libérées, fragilisant la paroi folliculaire à un point précis. C’est cette zone de faiblesse qui se rompra finalement, permettant la libération de l’ovocyte au moment de l’ovulation.
Mesures échographiques standardisées du follicule dominant pré-ovulatoire
Dans la pratique clinique, la taille du follicule dominant est évaluée par échographie transvaginale. Cette mesure est devenue un repère incontournable pour estimer la proximité de l’ovulation et la maturité de l’ovocyte. Vous vous demandez peut-être : à partir de quel diamètre considère-t-on qu’un follicule est « prêt » à ovuler ? Les recommandations des sociétés savantes et l’expérience clinique convergent vers une plage de tailles idéales, en particulier dans les cycles stimulés ou les protocoles de FIV.
Diamètre folliculaire optimal entre 18-25 mm selon les critères ESHRE
Selon de nombreuses études et les recommandations de l’European Society of Human Reproduction and Embryology (ESHRE), le diamètre optimal d’un follicule mature pré-ovulatoire se situe généralement entre 18 et 25 mm. Dans un cycle naturel, l’ovulation survient le plus souvent lorsque le follicule dominant mesure entre 18 et 22 mm. En dessous de 16-17 mm, la probabilité de récupérer un ovocyte immature (au stade métaphase I) est significativement plus élevée, ce qui réduit les chances de fécondation.
En reproduction médicalement assistée, le déclenchement de l’ovulation est fréquemment programmé lorsque au moins un ou deux follicules atteignent 17 à 20 mm de diamètre. Cette fenêtre de taille maximise la probabilité de recueillir des ovocytes matures (métaphase II) tout en limitant le risque de post-maturité et de dégénérescence ovocytaire. Des travaux ont montré que les follicules dépassant 24-25 mm peuvent parfois contenir des ovocytes de qualité altérée, même si cela n’est pas systématique.
Il est toutefois important de rappeler que la « taille idéale » n’est pas un chiffre absolu mais une fourchette de valeurs. Des ovulations efficaces ont été décrites pour des follicules de 14 à 26 mm, avec une variabilité inter-individuelle notable. Les praticiens tiennent donc compte non seulement du diamètre folliculaire, mais aussi du contexte clinique, du profil hormonal et de l’historique reproductif de chaque patiente pour décider du moment optimal d’intervention.
Techniques de mesure transvaginale et variations inter-observateur
La mesure de la taille folliculaire repose principalement sur l’échographie transvaginale en mode bidimensionnel (2D). Le praticien réalise généralement deux mesures perpendiculaires du plus grand axe du follicule, puis en calcule la moyenne pour obtenir le diamètre folliculaire. Cette standardisation permet de réduire les variations de mesure et d’améliorer la comparabilité entre les examens successifs. En routine, les contrôles sont espacés de 1 à 3 jours selon le stade du cycle et le type de protocole.
Malgré ces précautions, il existe des variations inter-observateur et intra-observateur inévitables, souvent de l’ordre de 1 à 2 mm. La qualité de l’appareil, l’expérience de l’opérateur, la position des ovaires et la présence éventuelle de kystes ou d’adhérences peuvent influencer la précision des mesures. C’est pourquoi on raisonne davantage en « tranches » de taille (par exemple 16-18 mm, 18-20 mm, 20-22 mm) qu’en millimètres stricts.
Pour les centres de FIV à haut volume d’activité, des protocoles de mesure standardisés et des formations régulières sont mis en place, afin d’harmoniser les pratiques. L’utilisation de logiciels de suivi, qui enregistrent systématiquement la taille des follicules d’un contrôle à l’autre, aide également à objectiver la vitesse de croissance folliculaire (en moyenne 1,5 à 2 mm par jour sous stimulation). Cette approche dynamique est souvent plus informative que la seule valeur ponctuelle d’un diamètre donné.
Corrélation entre volume folliculaire tridimensionnel et capacité ovulatoire
Au-delà du simple diamètre, certains centres ont recours à l’échographie tridimensionnelle (3D) pour estimer le volume folliculaire. En effet, deux follicules de même diamètre moyen peuvent présenter des volumes légèrement différents selon leur forme. Or, le volume reflète plus fidèlement la quantité de liquide folliculaire et le degré de distension de la paroi, deux paramètres étroitement liés à la capacité ovulatoire.
Des études ont montré une corrélation positive entre le volume folliculaire et le taux d’ovocytes matures récupérés lors des ponctions ovocytaires. Par exemple, un volume compris entre 2 et 5 ml correspond en général à un diamètre de 17-22 mm et à un taux élevé d’ovocytes en métaphase II. En deçà, le risque d’immaturité ovocytaire augmente, tandis qu’au-delà, la probabilité de modifications dégénératives ou de surmaturité peut s’accroître.
Dans la pratique quotidienne, la mesure volumétrique 3D reste réservée à des cas particuliers ou à des protocoles de recherche, en raison de son coût et du temps nécessaire. Néanmoins, cette approche illustre bien que la taille folliculaire idéale ne se résume pas à un « chiffre magique », mais à un ensemble de paramètres morphologiques et fonctionnels qui convergent vers un statut de maturité reproductrice optimale.
Épaisseur de la paroi folliculaire et aspect échogène du contenu
Lors de l’examen échographique, l’observateur ne se limite pas à mesurer le diamètre du follicule. L’aspect de la paroi et du contenu folliculaire fournit également des informations précieuses sur sa maturité et son intégrité. Un follicule pré-ovulatoire typique présente une paroi fine, régulière, bien délimitée, entourée d’un stroma ovarien légèrement hyperéchogène et parfois hypervascularisé au Doppler couleur.
Le contenu folliculaire apparaît généralement anéchogène (noir) ou très faiblement échogène, traduisant la présence d’un liquide clair. L’apparition d’échos intracavitaires, de cloisons ou d’un contenu hétérogène peut faire suspecter un kyste fonctionnel atypique, une hémorragie intrafolliculaire ou une autre pathologie kystique. Dans ces situations, même si le diamètre semble « idéal », la capacité ovulatoire et la qualité de l’ovocyte peuvent être compromises.
Juste avant l’ovulation, certains opérateurs décrivent un discret épaississement localisé de la paroi, correspondant au site de rupture imminent, ainsi qu’une augmentation de la vascularisation périphérique. Ces signes, associés à un diamètre compris entre 18 et 22 mm et à un contexte hormonal compatible (pic de LH, œstradiol élevé), renforcent la probabilité d’une ovulation proche. Là encore, c’est la combinaison de la taille et de l’aspect morphologique qui permet de juger de la maturité folliculaire réelle.
Facteurs déterminants de la qualité ovocytaire selon la taille folliculaire
La taille du follicule n’est pas seulement un marqueur de proximité de l’ovulation, elle est aussi étroitement liée à la qualité de l’ovocyte qu’il renferme. De nombreuses études en FIV ont montré que les ovocytes issus de follicules de moins de 12 mm sont majoritairement immatures, tandis que ceux provenant de follicules de 17 mm et plus sont le plus souvent en métaphase II, donc fécondables. Mais pourquoi cette corrélation est-elle si forte ?
Sur le plan biologique, l’augmentation progressive de la taille folliculaire reflète le temps nécessaire à la maturation nucléaire (reprise et achèvement de la méiose) et à la maturation cytoplasmique (accumulation de réserves et réorganisation des organites). Un follicule trop petit correspond souvent à un « chronomètre » biologique encore en cours de progression. À l’inverse, un follicule de grande taille a bénéficié d’une exposition hormonale prolongée, permettant à l’ovocyte d’atteindre un stade de préparation optimal à la fécondation.
Plusieurs travaux ont mis en évidence que le taux de fécondation et la qualité embryonnaire (nombre de blastomères, taux de fragmentation, cinétique de division) sont meilleurs pour les ovocytes récupérés dans des follicules compris entre 17 et 22 mm. En dessous de ce seuil, on observe davantage d’ovocytes bloqués en métaphase I ou présentant des anomalies morphologiques. Au-delà de 23-24 mm, certains ovocytes peuvent montrer des signes de post-maturité, avec un fuseau méiotique fragile et un risque accru d’aneuploïdies.
D’autres facteurs modulent toutefois cette relation entre taille folliculaire et qualité ovocytaire : l’âge de la patiente, sa réserve ovarienne, la qualité de la vascularisation ovarienne, l’équilibre endocrinien (FSH, LH, œstradiol, AMH) et les éventuelles pathologies associées (SOPK, endométriose, insuffisance ovarienne débutante). C’est la raison pour laquelle, en clinique, la taille idéale d’un follicule mature pour l’ovulation est toujours interprétée à la lumière du profil individuel de chaque femme.
Protocoles de stimulation ovarienne contrôlée en PMA
En procréation médicalement assistée, la stimulation ovarienne contrôlée vise à obtenir le développement simultané de plusieurs follicules matures, afin de recueillir un nombre suffisant d’ovocytes pour la FIV ou l’ICSI. Dans ce contexte, la surveillance de la taille folliculaire prend une importance centrale. Le « bon » moment pour déclencher l’ovulation doit concilier deux objectifs : maximiser la proportion d’ovocytes matures et limiter les risques de complications, comme le syndrome d’hyperstimulation ovarienne.
Déclenchement par hCG recombinante avec follicules de 17-20 mm
Le déclenchement de l’ovulation est le plus souvent réalisé par une injection de gonadotrophine chorionique humaine (hCG), classique ou recombinante. Cette hormone mime le pic naturel de LH et induit la maturation finale de l’ovocyte et la rupture folliculaire. En pratique, les spécialistes programment ce déclenchement lorsque plusieurs follicules atteignent la taille cible, généralement 17 à 20 mm de diamètre, avec une croissance harmonieuse de la cohorte folliculaire.
Pourquoi ne pas attendre que tous les follicules dépassent 20 mm ? Parce que les plus gros follicules risqueraient alors de contenir des ovocytes surmatures, tandis que les plus petits n’auraient pas nécessairement le temps de rattraper leur retard. Un compromis est donc recherché : déclencher lorsque la majorité des follicules potentiellement fonctionnels se situent dans la fenêtre de 16 à 22 mm, tout en surveillant attentivement le taux d’œstradiol pour éviter une hyperstimulation.
Dans les cycles d’insémination artificielle ou de stimulation simple pour rapports programmés, le déclenchement par hCG est parfois envisagé dès qu’un follicule dominant unique atteint 18 mm, surtout si le col de l’utérus et l’endomètre présentent un aspect favorable. Cette approche permet de synchroniser au mieux les rapports sexuels ou l’insémination avec la période de fertilité maximale.
Agonistes de la GnRH et timing optimal du déclenchement
Les agonistes de la GnRH sont utilisés dans certains protocoles pour désensibiliser l’hypophyse et éviter les pics prématurés de LH, qui compromettraient la croissance folliculaire. Ils peuvent également être employés pour le déclenchement de l’ovulation, en alternative à l’hCG, notamment chez les patientes à haut risque de syndrome d’hyperstimulation ovarienne (jeunes femmes avec forte réserve ovarienne, SOPK, taux d’œstradiol très élevés).
Le déclenchement par agoniste de la GnRH induit un pic endogène de LH et de FSH, plus court que celui provoqué par l’hCG, réduisant ainsi la durée d’exposition des ovaires à une stimulation intense. Le timing reste cependant basé sur la même logique : administrer l’agoniste lorsque les principaux follicules mesurent 17 à 20 mm et que le profil hormonal est compatible avec une maturation finale. On planifie ensuite la ponction ovocytaire 35 à 37 heures après l’injection.
Cette stratégie présente l’avantage de diminuer de façon significative le risque d’hyperstimulation, au prix parfois d’une phase lutéale plus fragile, nécessitant un soutien renforcé en progestérone et/ou un transfert différé d’embryons congelés. Là encore, la taille folliculaire au moment du déclenchement reste un repère central, mais s’inscrit dans une réflexion globale intégrant la sécurité et le confort de la patiente.
Antagonistes de la GnRH dans les protocoles courts flexibles
Les antagonistes de la GnRH sont utilisés dans les protocoles dits « courts » ou « flexibles ». Ils sont introduits en cours de phase folliculaire, généralement lorsque le follicule dominant atteint 12-14 mm, afin de bloquer immédiatement la sécrétion de LH et de prévenir un pic prématuré. Cette approche permet une meilleure maîtrise du timing de l’ovulation et réduit la durée globale de la stimulation.
Dans ces protocoles, la croissance folliculaire est soutenue par des injections quotidiennes de FSH, parfois associées à de la LH, jusqu’à ce que plusieurs follicules atteignent la plage de 17-20 mm. L’antagoniste est maintenu jusqu’au jour du déclenchement, réalisé par hCG ou agoniste de la GnRH selon le profil de risque. Cette stratégie offre une grande souplesse : on peut ajuster la durée de stimulation en fonction de la vitesse de croissance folliculaire, estimée à l’échographie.
Pour la patiente, ces protocoles courts présentent souvent l’avantage d’une meilleure tolérance et d’un moindre risque d’hyperstimulation, tout en conservant de bons taux de réussite. Du point de vue de la taille folliculaire idéale, les objectifs restent comparables : obtenir une cohorte de follicules matures dans la fourchette 17-22 mm, sans laisser trop de place aux extrêmes (follicules très petits ou très volumineux) qui sont moins susceptibles de contenir des ovocytes de qualité optimale.
Pathologies affectant la maturation folliculaire optimale
Certaines pathologies gynécologiques et endocriniennes perturbent la maturation folliculaire et rendent plus difficile l’obtention d’un follicule de taille idéale pour l’ovulation. Le syndrome des ovaires polykystiques (SOPK) en est un exemple typique : les ovaires sont riches en petits follicules antraux, mais ces derniers peinent à atteindre le stade pré-ovulatoire. On observe souvent des follicules de taille intermédiaire (8-12 mm) qui stagnent ou régressent, malgré une stimulation hormonale.
Dans le SOPK, l’excès d’androgènes, la résistance à l’insuline et les déséquilibres de l’axe FSH/LH créent un environnement défavorable à la sélection d’un follicule dominant. Le résultat ? Des cycles irréguliers, voire anovulatoires, et une difficulté à atteindre cette fameuse plage de 18-22 mm associée à une ovulation de qualité. Des protocoles de stimulation adaptés, utilisant des doses plus faibles mais plus prolongées de FSH, voire des traitements adjuvants (perte de poids, metformine), sont souvent nécessaires pour restaurer une croissance folliculaire plus harmonieuse.
À l’opposé, l’insuffisance ovarienne débutante ou la réserve ovarienne diminuée se traduisent par un nombre réduit de follicules antraux et une réponse plus faible aux stimulants gonadotropes. Les follicules peuvent atteindre rapidement des tailles « normales », mais la qualité ovocytaire est souvent altérée, en particulier après 38-40 ans. Dans ces cas, la taille idéale du follicule ne garantit pas à elle seule un bon pronostic de grossesse, et d’autres facteurs, comme le recours au don d’ovocytes, peuvent être discutés.
D’autres affections, comme l’endométriose ovarienne (kystes endométriosiques), les antécédents de chirurgie ovarienne, les troubles thyroïdiens ou l’hyperprolactinémie, peuvent également perturber la croissance folliculaire. La prise en charge repose alors sur un traitement étiologique (correction hormonale, chirurgie ciblée, adaptation des doses de stimulation) et une surveillance échographique rapprochée pour identifier, malgré ces contraintes, le moment où un follicule atteint une taille compatible avec une ovulation de bonne qualité.
Surveillance échographique et dosages hormonaux complémentaires
La surveillance échographique constitue la pierre angulaire du suivi de la maturation folliculaire, mais elle gagne en précision lorsqu’elle est couplée à des dosages hormonaux. En pratique, on mesure régulièrement l’œstradiol plasmatique, la LH, parfois la progestérone et, en amont, l’hormone antimüllérienne (AMH) pour évaluer la réserve ovarienne. Cette combinaison d’images et de chiffres permet de confirmer que la taille folliculaire observée correspond bien à un état fonctionnel de maturité.
Par exemple, un follicule de 18-20 mm s’accompagne généralement d’un taux d’œstradiol d’environ 150 à 250 pg/ml par follicule dominant. Un pic de LH (supérieur à 15 UI/l) indique que l’ovulation est imminente dans un cycle naturel. À l’inverse, la présence d’un taux de progestérone élevé en phase folliculaire tardive peut révéler une lutéinisation prématurée, situation dans laquelle la taille folliculaire peut être trompeusement « normale » alors que le potentiel de fécondation est diminué.
Dans les protocoles de stimulation, la surveillance hormonale permet également d’ajuster les doses de gonadotrophines pour éviter des réponses insuffisantes ou, au contraire, excessives. Un œstradiol trop faible malgré des follicules de bonne taille peut traduire un dysfonctionnement de la granulosa, tandis qu’un œstradiol très élevé avec de nombreux follicules intermédiaires signale un risque accru d’hyperstimulation ovarienne. Dans ces cas, le clinicien peut décider de modifier la date du déclenchement, d’adapter le type de déclencheur (hCG ou agoniste de la GnRH) ou de programmer un freeze all des embryons.
Pour vous, en tant que patiente, comprendre ces paramètres peut sembler complexe au premier abord. Mais retenez une idée simple : la taille idéale d’un follicule mature pour l’ovulation n’est jamais évaluée isolément. Elle s’inscrit toujours dans un ensemble cohérent d’informations échographiques et hormonales, que l’équipe médicale interprète pour choisir le moment le plus propice à la fécondation, que ce soit dans le cadre d’une conception naturelle, d’une insémination ou d’une FIV.