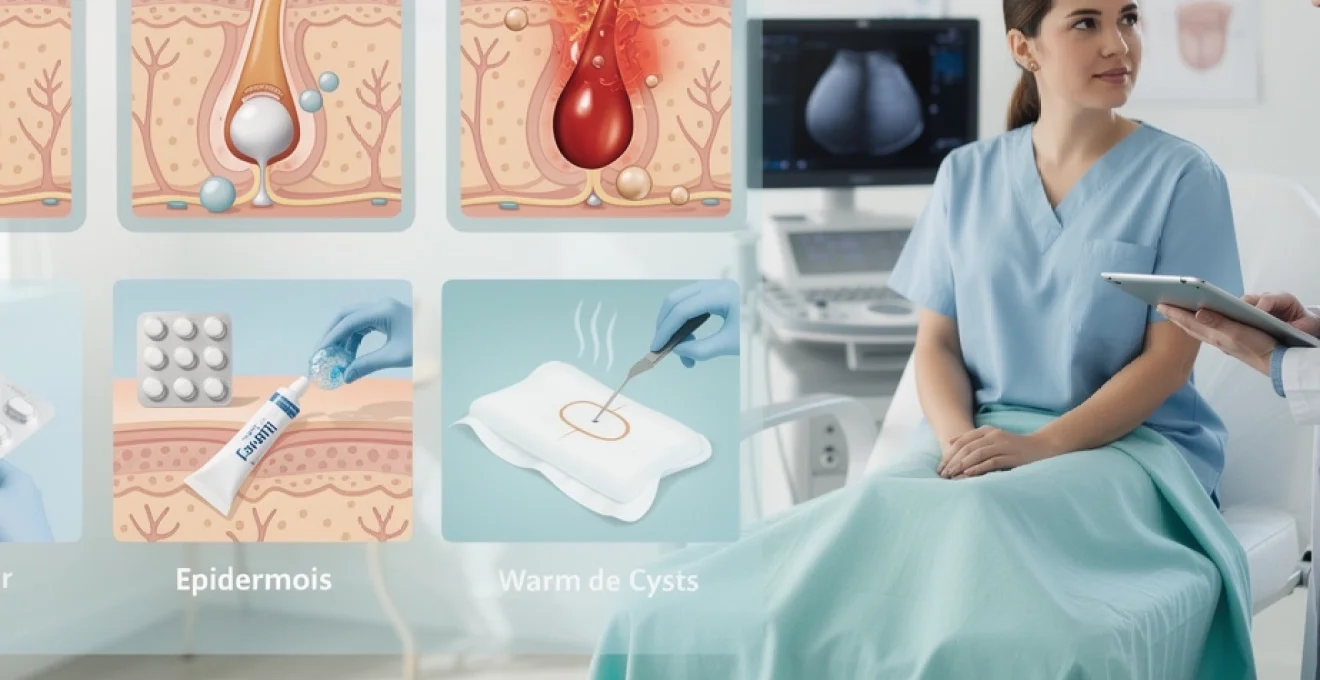
Les poils incarnés au niveau du pubis représentent une problématique dermatologique fréquente qui touche particulièrement les femmes pratiquant l’épilation et les hommes se rasant régulièrement. Cette affection, initialement bénigne, peut évoluer vers la formation de kystes complexes nécessitant une prise en charge spécialisée. Les complications infectieuses et inflammatoires associées transforment souvent une simple irritation cutanée en véritable défi thérapeutique. La transformation d’un poil incarné en kyste résulte de mécanismes physiopathologiques précis impliquant l’occlusion folliculaire et la réaction inflammatoire chronique. Cette évolution pathologique justifie une approche diagnostique rigoureuse et un traitement adapté à chaque stade de la maladie.
Différenciation diagnostique entre folliculite, kyste sébacé et kyste pilonidal au niveau pubien
Le diagnostic différentiel des formations kystiques pubiennes nécessite une analyse clinique approfondie pour distinguer les diverses entités pathologiques. La localisation, l’aspect morphologique et l’évolution temporelle constituent les éléments clés de cette démarche diagnostique. Les erreurs d’interprétation peuvent conduire à des traitements inadaptés et à des récidives fréquentes.
Identification des caractéristiques cliniques du kyste épidermoïde post-folliculaire
Le kyste épidermoïde consécutif à un poil incarné se caractérise par une formation nodulaire bien délimitée, mobile sous la peau et généralement indolore en phase quiescente. La palpation révèle une consistance ferme avec parfois la perception d’un petit orifice central correspondant à l’ancien follicule pileux obstrué. La taille varie habituellement entre 0,5 et 3 centimètres de diamètre, avec une croissance lente et progressive sur plusieurs mois.
L’anamnèse révèle souvent des antécédents d’épilation ou de rasage dans la zone concernée, avec l’apparition initiale d’un poil incarné ayant évolué vers l’enkystement. La pression exercée sur la formation peut parfois faire sourdre un liquide blanchâtre malodorant, riche en kératine et en débris cellulaires. Cette caractéristique différencie nettement le kyste épidermoïde des autres formations inflammatoires de la région pubienne.
Signes distinctifs du kyste infecté versus abcès bartholin chez la femme
Chez la femme, la différenciation entre un kyste pubien infecté et un abcès de la glande de Bartholin revêt une importance capitale en raison des implications thérapeutiques distinctes. L’abcès bartholin se localise typiquement au niveau des grandes lèvres, dans le tiers postérieur, avec une symptomatologie douloureuse aiguë et une tuméfaction asymétrique caractéristique.
Le kyste pubien infecté présente quant à lui une localisation plus haute, au niveau du mont de Vénus ou des régions inguinales adjacentes. L’évolution temporelle diffère également : l’abcès bartholin se développe rapidement sur quelques jours, tandis que le kyste pubien infecté résulte d’une évolution chronique avec des épisodes de surinfection intermittents. La présence d’un orifice central visible et l’histoire d’un poil incarné initial orientent vers le diagnostic de kyste épidermoïde.
Critères différentiels avec l’hidrosadénite suppurée stade hurley I
L’hidrosadénite suppurée au stade initial peut simuler
l’aspect d’un nodule unique et isolé, douloureux à la pression mais sans véritable trajet fistuleux. À l’inverse, l’hidrosadénite suppurée se traduit rapidement par des lésions multiples, souvent bilatérales, avec des nodules inflammatoires récurrents situés dans les plis inguinaux, la région périnéale ou fessière. L’anamnèse met en évidence des poussées répétées depuis plusieurs mois ou années, souvent associées au tabagisme, au surpoids et à un terrain familial.
En stade Hurley I, on n’observe pas encore de trajets fistuleux profonds ni de cicatrices en pont typiques des stades avancés, mais la répétition des épisodes inflammatoires et la multiplicité des nodules restent des éléments clés. Contrairement au kyste épidermoïde post-folliculaire, chaque nodule d’hidrosadénite n’est pas systématiquement centré par un poil incarné identifiable. La douleur est souvent plus diffuse, avec une gêne importante à la marche ou à la position assise. Cette distinction est cruciale, car le traitement de l’hidrosadénite repose prioritairement sur une prise en charge dermatologique médicale au long cours, et non sur la simple exérèse d’un kyste isolé.
Évaluation échographique des formations kystiques pubiennes superficielles
L’échographie cutanée et des tissus mous représente un outil précieux pour affiner le diagnostic des masses pubiennes lorsque l’examen clinique laisse persister un doute. Elle permet de distinguer une formation purement kystique, à contenu liquidien ou kératinique, d’un nodule solide inflammatoire ou tumoral. Le kyste épidermoïde lié à un poil incarné se présente typiquement comme une lésion ovalaire, bien limitée, hypoéchogène à contenu hétérogène, parfois avec un renforcement postérieur et une fine coque hyperéchogène correspondant à la capsule.
En cas de surinfection, l’échographie met en évidence un épaississement des tissus sous-cutanés adjacents, une hypervascularisation périphérique au Doppler couleur et parfois des niveaux liquides internes évocateurs de pus. Elle aide également à différencier un abcès collecté, nécessitant un drainage, d’une simple tuméfaction inflammatoire. Pour le clinicien, cet examen peu invasif et réalisable en consultation permet de mieux planifier la stratégie thérapeutique, notamment la profondeur de l’incision ou l’indication d’une exérèse complète. Dans les formes atypiques, l’échographie contribue enfin à écarter une pathologie plus grave, comme une tumeur annexielle ou une adénopathie inguinale pathologique.
Physiopathologie de la transformation du poil incarné en formation kystique
Comprendre comment un simple poil incarné au pubis peut évoluer vers un kyste aide à mieux prévenir et traiter cette affection. On assiste à une succession d’événements : occlusion du follicule, réaction inflammatoire, accumulation de kératine, puis constitution progressive d’une véritable cavité kystique. Cette dynamique est influencée par la qualité de la peau, la technique de rasage ou d’épilation et le microbiote cutané local.
Au fil des semaines, la zone initialement irritée se transforme en petit nodule ferme, comme si la peau « enfermait » le problème à l’intérieur. Ce phénomène d’enkystement correspond à une tentative de l’organisme d’isoler un corps étranger – ici le poil incarné et les débris kératiniques – pour limiter l’inflammation. Lorsque les agressions mécaniques se répètent, le processus s’auto-entretient et le kyste gagne en volume, augmentant le risque de surinfection bactérienne.
Mécanisme de formation du kyste épidermoïde par occlusion folliculaire
Le point de départ est presque toujours une occlusion folliculaire, c’est-à-dire la fermeture partielle ou complète de l’orifice par lequel le poil devrait émerger. Cette obstruction résulte d’un excès de cellules kératinisées, de microtraumatismes répétés (rasoir, épilateur, frottement des sous-vêtements serrés) ou d’une inflammation préalable. Le poil, ne trouvant plus de voie de sortie, se recourbe et pousse dans le derme ou l’hypoderme, déclenchant une réaction à corps étranger.
Autour de ce poil emprisonné, les cellules de l’épiderme prolifèrent et s’invaginent en profondeur, formant progressivement une cavité tapissée d’épithélium mal différencié. Cette « poche » se comporte comme une glande autonome, continuant à produire de la kératine qui s’accumule au lieu d’être éliminée à la surface. On obtient alors un kyste épidermoïde typique, dont la paroi est constituée de kératinocytes et le contenu d’une pâte blanchâtre, parfois malodorante. Plus l’occlusion persiste, plus la taille du kyste augmente, ce qui explique la croissance lente mais continue observée cliniquement.
Rôle de la kératinisation anormale dans l’évolution vers la enkystement
La kératinisation anormale joue un rôle central dans l’évolution du poil incarné au pubis en kyste chronique. En situation normale, les cellules de la couche cornée se desquament de façon régulière, permettant au poil de traverser la peau comme une tige franchit un sol meuble. En cas de trouble de la kératinisation, les cellules mortes s’accumulent à la surface et dans l’ostium folliculaire, formant un « bouchon » compact qui bloque la progression du poil.
Ce phénomène s’apparente à la formation d’un bouchon dans un évier : tant que l’orifice reste obstrué, le contenu (sébum, kératine, débris cellulaires) s’accumule en amont. L’augmentation de pression intrafolliculaire favorise alors la rupture de la paroi, la diffusion du contenu dans le derme et la constitution d’une cavité pseudo-kystique entourée d’une réaction inflammatoire granulomateuse. Chez certains patients, une prédisposition génétique à l’hyperkératose, un terrain acnéique ou une peau très sèche majorent ce mécanisme. C’est pourquoi les soins d’exfoliation douce et d’hydratation régulière ont un rôle préventif non négligeable.
Impact de la colonisation bactérienne par staphylococcus epidermidis
La flore cutanée normale, et en particulier Staphylococcus epidermidis, est généralement commensale et protectrice. Toutefois, lorsque la barrière cutanée est altérée par un poil incarné, ces bactéries peuvent coloniser le follicule obstrué et la cavité kystique. Elles prolifèrent dans un milieu riche en kératine et en sébum, entraînant la libération de toxines et de médiateurs pro-inflammatoires. Le patient perçoit alors une augmentation de la douleur, une rougeur plus marquée et parfois la formation de pus.
Cette colonisation ne signifie pas toujours infection sévère, mais elle suffit souvent à transformer un kyste silencieux en lésion inflammatoire aiguë. On observe alors une tuméfaction chaude, pulsatile, parfois accompagnée de fièvre ou de malaise général dans les cas les plus avancés. La répétition de ces épisodes de surinfection peut, à long terme, épaissir les tissus, créer des adhérences et compliquer l’exérèse chirurgicale. D’où l’intérêt d’un traitement précoce des poils incarnés inflammatoires, avant la constitution d’un kyste colonisé ou d’un véritable abcès.
Facteurs prédisposants liés au rasage et à l’épilation laser
Paradoxalement, les méthodes destinées à supprimer les poils du pubis – rasage, cire, épilateur électrique, voire certaines séances d’épilation laser mal adaptées – peuvent favoriser l’apparition de poils incarnés. Le rasage à blanc, dans le sens inverse de la pousse, coupe le poil en biseau sous la surface de la peau. Lors de la repousse, ce poil affûté a tendance à se recourber et à pénétrer latéralement dans l’épiderme, surtout s’il est frisé et épais. De même, les techniques d’arrachage (cire, épilateur) ferment transitoirement l’ostium folliculaire, retardant la sortie du nouveau poil.
Concernant l’épilation laser, le risque de poil incarné diminue généralement au fil des séances, car la densité pilaire est réduite. Cependant, dans les semaines qui suivent les premières séances, la destruction partielle de certains follicules peut générer des poils résiduels fins, piégés sous une peau épaissie ou irritée. L’absence de gommage régulier, le port de vêtements très serrés ou de sous-vêtements synthétiques accentuent encore ce phénomène par effet de friction et de macération. Il est donc essentiel d’adapter la technique d’épilation, de respecter des intervalles suffisants entre les séances et d’associer des soins de la peau appropriés pour limiter la transformation d’un simple poil incarné en kyste au pubis.
Protocoles thérapeutiques conservateurs et interventionnels
La prise en charge d’un poil incarné au pubis devenu kyste repose sur une approche graduée, allant des traitements conservateurs aux gestes chirurgicaux plus invasifs. Le choix dépend du volume de la lésion, de son ancienneté, de l’existence ou non d’une infection et de la gêne fonctionnelle ou esthétique ressentie par le patient. L’objectif est double : soulager les symptômes immédiats (douleur, inflammation, suppuration) et prévenir les récidives en éliminant la capsule kystique lorsqu’elle est constituée.
Dans un premier temps, lorsque la lésion reste de petite taille et modérément inflammatoire, des mesures locales associées ou non à un traitement antibiotique systémique peuvent suffire. En cas de kyste volumineux, de surinfection importante ou d’échec des traitements conservateurs, une prise en charge chirurgicale devient nécessaire. Comme pour de nombreux problèmes cutanés, l’intervention est idéalement réalisée en période « froide », une fois l’inflammation aiguë jugulée, afin d’optimiser la cicatrisation et de limiter le risque de récidive.
Traitement antibiotique par amoxicilline-acide clavulanique en première intention
Lorsque le kyste pubien issu d’un poil incarné présente des signes d’infection – rougeur diffuse, chaleur locale, douleur intense, écoulement purulent, éventuellement fièvre – un traitement antibiotique systémique est souvent indiqué. L’association amoxicilline–acide clavulanique est fréquemment choisie en première intention, en raison de son spectre couvrant la plupart des germes cutanés usuels, notamment les staphylocoques et certaines bactéries anaérobies. La durée habituelle varie de 5 à 7 jours, mais peut être adaptée en fonction de la sévérité de l’infection et de la réponse clinique.
Ce traitement permet de réduire rapidement l’inflammation, de limiter l’extension de l’infection aux tissus voisins et de préparer le terrain à un éventuel geste chirurgical ultérieur. Toutefois, l’antibiothérapie seule ne fait pas disparaître la capsule kystique : elle agit surtout sur la phase infectieuse, pas sur la cause anatomique sous-jacente. C’est un peu comme éteindre un incendie sans retirer le combustible qui l’alimente. En pratique, votre médecin évaluera la nécessité de ce traitement en tenant compte de votre état général, de vos antécédents (allergies, grossesse, pathologies hépatiques ou rénales) et des recommandations locales en matière de prescription d’antibiotiques.
Application topique d’ichtyol 10% et compresses chaudes
Pour les kystes superficiels et encore peu volumineux, l’ichtyol 10 % sous forme de pommade peut constituer une option complémentaire intéressante. Ce dérivé de schiste sulfoné possède des propriétés anti-inflammatoires, kératoplastiques et légèrement antiseptiques. Appliqué en couche épaisse sous pansement occlusif, il favorise le « mûrissement » de la lésion, en attirant les sécrétions vers la surface et en assouplissant la peau sus-jacente. Associé à des compresses chaudes (mais non brûlantes) de 10 à 15 minutes, deux à trois fois par jour, il peut aider à rapprocher le contenu kystique de la surface et à soulager la douleur.
Ces mesures locales ne doivent cependant pas inciter à manipuler le kyste de manière agressive. Presser, percer ou tenter d’ouvrir soi-même la lésion avec une aiguille non stérile augmente nettement le risque d’infection profonde et de cicatrices inesthétiques. L’ichtyol et la chaleur humide doivent être envisagés comme un soutien à la prise en charge médicale, en particulier pour rendre un éventuel drainage chirurgical plus aisé. En cas d’aggravation des symptômes malgré ces soins (gonflement rapide, fièvre, douleur insomniante), il est impératif de consulter sans délai.
Drainage chirurgical par incision-curetage sous anesthésie locale
Lorsque le kyste évolue vers un abcès collecté, avec fluctuation et douleur importante, le drainage chirurgical devient la priorité. Réalisé en cabinet ou en petite salle de chirurgie, sous anesthésie locale, il consiste à pratiquer une petite incision au sommet de la tuméfaction pour évacuer le pus et les débris kératiniques. Un curetage doux de la cavité est ensuite effectué pour retirer un maximum de contenu pathologique et rompre les cloisons internes éventuelles. Un méchage ou un pansement imbibé d’antiseptique peut être mis en place pour favoriser le drainage pendant quelques jours.
Ce geste apporte un soulagement rapide de la douleur et réduit le risque de dissémination de l’infection aux tissus voisins. Toutefois, il ne correspond pas à une exérèse complète de la capsule kystique : la paroi résiduelle peut, à moyen terme, se reconstituer et entraîner une récidive. C’est pourquoi le drainage est souvent considéré comme un traitement d’urgence, à compléter ultérieurement par une chirurgie d’exérèse en période froide si la lésion persiste. Après le drainage, une surveillance rapprochée est nécessaire pour contrôler la cicatrisation et adapter les soins locaux (douche quotidienne, antiseptique, pansements secs).
Technique d’exérèse complète de la capsule kystique par ellipse cutanée
Pour traiter définitivement un kyste au pubis secondaire à un poil incarné, l’intervention de référence est l’exérèse complète de la capsule. Sous anesthésie locale, le chirurgien dermatologue ou le chirurgien général réalise une incision en ellipse cutanée englobant l’orifice du kyste et une petite marge de peau saine. L’objectif est de retirer en bloc la coque kystique, sans la rompre, afin d’éviter la dissémination de kératine dans les tissus, source potentielle de récidive. Une dissection soigneuse est effectuée en profondeur, en respectant les structures vasculo-nerveuses de la région pubienne.
Une fois le kyste entièrement libéré, la cavité est vérifiée, puis la plaie est refermée par des points de suture résorbables ou non résorbables selon la localisation et la tension cutanée. L’acte dure en moyenne 15 à 30 minutes et ne nécessite pas d’hospitalisation. Un examen anatomopathologique du kyste est généralement demandé, afin de confirmer la nature bénigne de la lésion et d’écarter tout diagnostic tumoral. La période post-opératoire impose quelques précautions (éviter les frottements, le sport, les bains prolongés) mais permet, dans la majorité des cas, de régler définitivement le problème du poil incarné enkysté au pubis.
Complications potentielles et surveillance post-traitement
Comme toute lésion inflammatoire et comme toute intervention chirurgicale, le traitement d’un poil incarné au pubis devenu kyste n’est pas exempt de complications. Les principales sont la récidive, l’infection secondaire, la désunion de la cicatrice et les troubles pigmentaires ou cicatriciels (cicatrice hypertrophique, chéloïde). Rassurons-nous cependant : lorsque la prise en charge est réalisée dans de bonnes conditions, ces événements restent relativement rares et le pronostic est excellent.
La récidive survient surtout lorsque la capsule kystique n’a pas pu être retirée en totalité, par exemple en cas d’intervention en période trop inflammatoire. Elle impose souvent une nouvelle exérèse, plus large et plus profonde. Les infections post-opératoires se manifestent par une rougeur croissante, une douleur pulsatile et un écoulement purulent au niveau de la cicatrice ; elles se traitent avec des soins locaux renforcés, parfois associés à un antibiotique. Sur le plan esthétique, la zone pubienne étant soumise à de nombreuses contraintes mécaniques, il est important de respecter les consignes post-opératoires pour optimiser la qualité de la cicatrisation.
En cas de douleur intense, de fièvre, de saignement abondant ou de modification inquiétante de la cicatrice, il est recommandé de recontacter rapidement le praticien ayant réalisé le geste. Une réévaluation précoce permet d’ajuster le traitement et d’éviter les complications tardives.
La surveillance post-traitement comprend généralement une consultation de contrôle quelques semaines après l’exérèse, puis un suivi à la demande en fonction de l’évolution. Pour les patients présentant des facteurs de risque de poils incarnés répétés (pilosité très frisée, rasage fréquent, antécédents d’hidrosadénite suppurée), un accompagnement plus global peut être proposé : conseils d’hygiène, adaptation des techniques d’épilation, voire orientation vers une épilation laser médicale. Cette approche globale réduit significativement le risque de nouveaux kystes pubiens à moyen et long terme.
Stratégies préventives spécifiques à la zone pubienne
Prévenir la transformation d’un poil incarné au pubis en kyste est souvent plus simple que traiter une lésion déjà constituée. La zone génitale étant particulièrement sensible, il est nécessaire d’adopter des gestes doux et réguliers plutôt que des interventions agressives et ponctuelles. L’objectif est de maintenir une peau souple, bien hydratée, avec une desquamation équilibrée, tout en limitant les microtraumatismes liés au rasage ou à l’épilation.
Concrètement, vous pouvez intégrer à votre routine une exfoliation douce hebdomadaire de la région pubienne – en évitant les gommages trop abrasifs – suivie d’une hydratation avec une crème non comédogène. Avant toute épilation, il est conseillé de nettoyer la peau avec un savon doux, de bien rincer et de sécher délicatement pour limiter la macération. Le choix de sous-vêtements en coton, amples et respirants, réduit également les frottements et l’irritation chronique qui favorisent l’occlusion folliculaire.
- Adapter la technique d’épilation : privilégier le rasage dans le sens de la pousse, avec un rasoir propre et une seule lame, en évitant les passages répétés au même endroit ;
- Espacer les séances de rasage ou de cire pour laisser le temps à la peau de se régénérer, plutôt que de s’épiler tous les jours ;
- Envisager une épilation laser médicale lorsque les poils incarnés au pubis sont fréquents et invalidants, après avis dermatologique ;
- Éviter de manipuler les petits boutons ou poils incarnés naissants : ne pas gratter, percer ni utiliser d’aiguilles ou de pinces non stériles ;
- Surveiller toute boule persistante au niveau du pubis et consulter en cas d’augmentation de volume, de douleur ou d’écoulement.
En suivant ces stratégies préventives spécifiques à la zone pubienne, vous réduisez considérablement le risque de voir un simple poil incarné évoluer en kyste douloureux ou en abcès. La clé réside dans la régularité et la douceur des soins : une peau respectée, peu agressée, cicatrise mieux et se défend plus efficacement contre les phénomènes d’occlusion folliculaire et d’enkystement. Si malgré ces précautions les poils incarnés au pubis restent fréquents, n’hésitez pas à en parler avec un dermatologue pour mettre en place un plan de prévention personnalisé et durable.